Как оборудовать кровать для лежачего больного? | Med-magazin.ua
Автор:Еднак Василий Игоревич Хирург, Ортопед, Врач высшей категории
Дата публикации: 01.12.2020
Дата обновления: 05.04.2023
Как оборудовать кровать для лежачего больного
Человеку, которому предстоит долго находиться в лежачем положении вследствие тяжелого заболевания или травмы, очень важно обеспечить удобство и качество спального места. Для неподвижного человека имеет большое значение возможность изменять положение тела: опускать-поднимать ноги, поднимать голову и туловище относительно ног — это уменьшит вред от гиподинамии, которая приводит к атрофии мышц, вызывает застой в легких и других органах.
Разновидности кроватей для лежачих больных
- Кровати для лежачих больных отличаются количеством секций, наличием или отсутствием привода. Наличие привода обеспечивает больному самостоятельную регулировку положения плоскости части кровати. Специалисты магазина детально объяснят, как оборудовать кровать для лежачих больных.
- Кровати бывают механические и с электрическим приводом.
Механические медицинские кровати просты в конструкции и комфортны.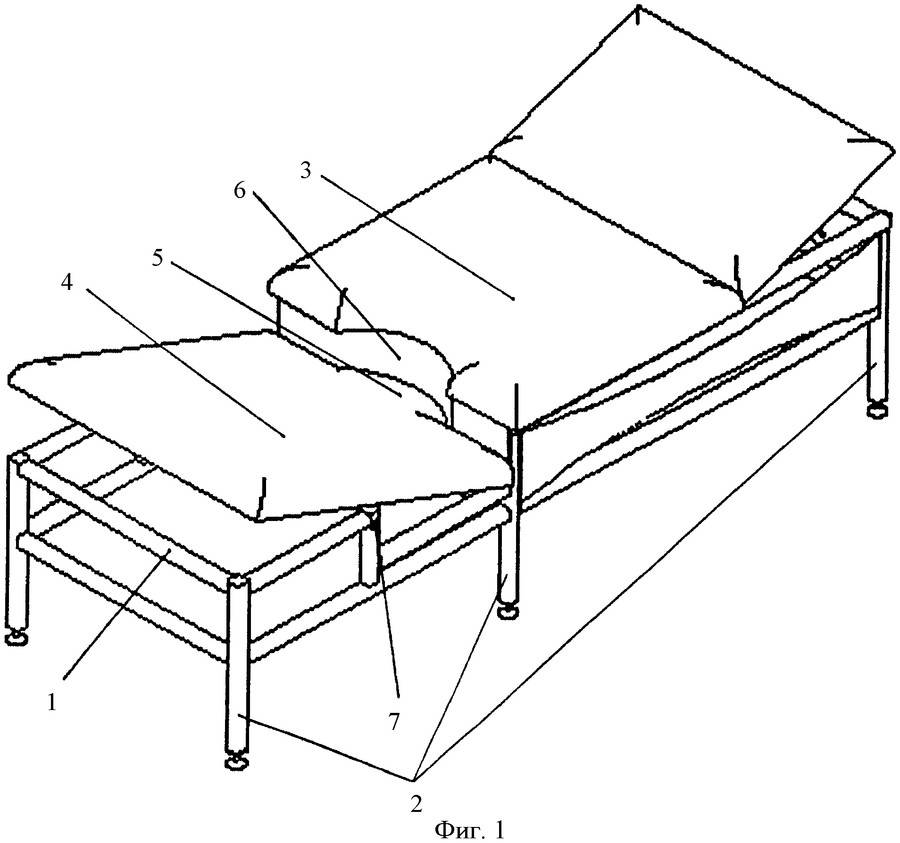 Они бывают деревянные или выполненные из металла. Наклон секции кровати регулируется вручную: нужно поднять секцию и закрепить ее фиксатором в удобном положении. При помощи пневмопружины можно самостоятельно выставлять наклон плоскости кровати в соответствии с индивидуальными особенностями человека. Регулировка отделов кровати производится при помощи ручек. Есть возможность самостоятельно выставлять высоту ног, туловища, головы. Особый привод помогает опустить секцию кровати так, чтобы голова и верхняя часть тела на какое-то время стали ниже таза. Такие манипуляции необходимы для улучшения циркуляции крови в организме больного. Опытные медицинские работники подскажут, как оборудовать кровать для лежачего больного и как использовать ее с максимальной пользой для человека.
Они бывают деревянные или выполненные из металла. Наклон секции кровати регулируется вручную: нужно поднять секцию и закрепить ее фиксатором в удобном положении. При помощи пневмопружины можно самостоятельно выставлять наклон плоскости кровати в соответствии с индивидуальными особенностями человека. Регулировка отделов кровати производится при помощи ручек. Есть возможность самостоятельно выставлять высоту ног, туловища, головы. Особый привод помогает опустить секцию кровати так, чтобы голова и верхняя часть тела на какое-то время стали ниже таза. Такие манипуляции необходимы для улучшения циркуляции крови в организме больного. Опытные медицинские работники подскажут, как оборудовать кровать для лежачего больного и как использовать ее с максимальной пользой для человека.
Кровати с электрическим приводом, в отличие от механических, способны регулировать наклон в автоматическом режиме с помощью пульта управления. Преимущество такой кровати заключается в том, что больной может самостоятельно управлять положением кровати в соответствии со своими потребностями. Такое устройство существенно облегчает уход за пациентом.
Такое устройство существенно облегчает уход за пациентом.
В интернет-магазине можно купить кровать для лежачего больного
Кому и в каких случаях нужна специальная кровать
- Для людей с тяжелой инвалидностью.
- После хирургического вмешательства.
- При переломе шейки бедра.
- Людям преклонного возраста.
Критерии для выбора медицинской кровати
- Безопасность: изделие должно быть выполнено из материалов высокого качества, безвредных для здоровья, легко поддающихся частой санитарной обработке.
- Прочность: основание изделия должно выдерживать массу до 250 кг.
- Надежность: все составляющие кровати должны быть долговечными и прочными.
Кровать для лежачих больных бесплатно от государства, порядок оформления – Allorto.ru
Автор: Артемьева Любовь Владимировна (Специалист по физической реабилитации, подбору, настройке и адаптации ТСР)
Лежачему больному может потребоваться специальная медицинская кровать. Она содержит подвижные элементы и максимально комфортна для человека, которому нужен особый уход. Граждане вправе рассчитывать на получение такого инвентаря бесплатно. Но для этого необходимо выполнить определенные действия в несколько этапов.
Она содержит подвижные элементы и максимально комфортна для человека, которому нужен особый уход. Граждане вправе рассчитывать на получение такого инвентаря бесплатно. Но для этого необходимо выполнить определенные действия в несколько этапов.
Этап 1: оформление документов на бесплатную функциональную медицинскую кровать
Чтобы получить медицинскую кровать бесплатно, нужно сначала оформить инвалидность. Для этого нужно пройти медико-социальную экспертизу. Получить направление для такого обследования можно у лечащего врача.
Важно! В направлении врач должен указать о потребности пациента в специальных устройствах.
Для прохождения МСЭ нужно собрать пакет документов:
- Паспорт или иной документ, подтверждающий личность.
- Пенсионное удостоверение или заверенную копию трудовой книжки, если лицо трудоустроено.
- Направление на прохождение МСЭ.
- Бумаги, указывающие на состояние здоровья. Например, история болезни.
- Документ, подтверждающий уровень дохода.

Дополнительно может потребоваться характеристика с работы и бумаги, доказывающие факт производственной травмы.
После оформления инвалидности можно переходить к непосредственному получению дополнительного медицинского инвентаря.
Этап 2:Фактическое получение медицинской кровати
Есть два способа оформления:
- Через Портал Государственных Услуг.
- Через Управление Соцзащиты.
В первом случае потребуется верифицированный аккаунт. Заявление подается в электронном формате. В нему прикладывается удостоверение, подтверждающее статус инвалида, а также паспорт. Дополнительно нужно выписать доверенность на лицо, которое будет забирать кровать.
В Управление Соцзащиты следует обращаться по месту жительства. Потребуется точно такой же пакет документов. Можно подать их лично, через представителя или по почте.
Ответ на заявление, независимо от способа его подачи, будет направлен в течение 15 суток. В нем будет содержаться информация об адресе, по которому инвентарь можно забрать. Очевидно, что лежачий больной не сможет сделать это лично. Это еще одна причина, по которой нужно оформлять доверенность на представителя.
Очевидно, что лежачий больной не сможет сделать это лично. Это еще одна причина, по которой нужно оформлять доверенность на представителя.
Оформление инвалидности и получение кровати может занять длительный период. Не исключены отказы по формальным основаниям. Лежачий больной не может долго обходиться без специального средства, поэтому, при наличии возможности, можно купить необходимое.
На сайте нашего магазина Allorto.ru вы можете выбрать необходимые вам функциональные медицинские кровати, средства для реабилитации и ухода за лежачими пациентами. По вопросам подбора и приобретения необходимого оборудования обращайтесь к консультантам нашего интернет-магазина, с радостью поможем!
Как поменять кровать с кем-то в ней
Опубликовано в четверг, 8 октября 2020 г. в Голоса заботы
При уходе за близким человеком с проблемами опорно-двигательного аппарата или серьезным заболеванием вы столкнетесь со всевозможными практическими проблемами, о которых раньше даже не задумывались. Одна из таких задач — как поменять постель с кем-то в ней.
Одна из таких задач — как поменять постель с кем-то в ней.
Если ваш близкий находится в хосписе, помощники помогут сменить ему одежду и постельное белье, но вам также может понадобиться сменить постельное белье между визитами помощника. Ваш помощник хосписа будет рад научить вас, как это сделать. Вы также можете выполнить следующие действия.
Кажется, что самым простым первым шагом было бы поднять любимого человека с кровати, но часто это нецелесообразно или даже невозможно. Вместо этого вы готовитесь сменить простыни, пока кровать занята, и следите за тем, чтобы ваш любимый человек был в безопасности на протяжении всего процесса. Подготовьте все необходимые материалы, чтобы сделать процесс максимально быстрым и легким. Если ваш близкий испытывает боль, запланируйте сменить постель через 30–60 минут после того, как ему прописали обезболивающее.
По возможности попробуйте поменяться с партнером занятой кроватью. В одиночку можно, но с напарником быстрее и проще.
Затем убедитесь, что двери закрыты, а шторы задернуты, чтобы защитить частную жизнь и достоинство вашего близкого на протяжении всего процесса. Скажите близкому человеку, что собираетесь сменить простыни, даже если кажется, что он вас не слышит или не понимает. Затем проверьте постельное белье на наличие незакрепленных предметов, таких как очки, слуховые аппараты, зубные протезы или украшения.
Теперь самое время начать. Выполните следующие девять шагов:
- Наденьте пару перчаток. Это защитит вашего близкого человека от любых микробов, которые могут быть на ваших руках, и защитит вас от постельного белья, которое может быть испачкано.
- Надежно расположите любимого человека. Осторожно переверните любимого человека на бок. Если у их кровати есть перила, попросите их держаться за перила, если они могут. Если у кровати нет поручней, ваш партнер должен будет держать любимого человека в безопасности, чтобы он не скатился с кровати.
 Держите любимого человека накрытым простыней во время этого процесса.
Держите любимого человека накрытым простыней во время этого процесса. - Снимите нижний лист. Начиная с самой дальней стороны от любимого человека, отверните нижнюю простыню и туго сверните ее по направлению к его телу. Если они испачкались, немедленно положите их в мешок для стирки или в корзину. Выбросьте все одноразовые прокладки.
- Положите новую чистую простыню на открытую сторону кровати. Натяните простыню на углы кровати, затем подверните ее к телу любимого человека и подоткните под ним.
- Подложите под любимого человека водонепроницаемую подкладку или простыню. Слайд-лист (также называемый чертежным листом) представляет собой лист, сложенный втрое и подложенный под бедра вашего близкого человека.
- Переверните любимого человека обратно на лист слайдов. Теперь вы и ваш партнер можете использовать простыню, чтобы переместить любимого человека обратно к той стороне кровати, где нижняя простыня уже заправлена.

- Смените оставшееся белье. Снимите использованные простыни с кровати и положите в корзину. Затем заправьте новую нижнюю простыню в последние углы кровати и добавьте новую верхнюю простыню поверх вашего любимого человека.
- Сменить наволочки. Сообщите близкому человеку, что вы будете поднимать ему голову, чтобы сменить наволочку. При смене наволочки поддерживайте голову и шею любимого человека.
- Готово! Снимите перчатки и вымойте руки. Свяжитесь с любимым человеком и убедитесь, что ему комфортно. Поправьте подушки и одеяла по мере необходимости.
В первый раз, когда вы меняете кровать с кем-то в ней, это будет проблемой. Но с практикой становится легче. Регулярная смена постельного белья вашего близкого человека важна для хорошей санитарии и комфорта вашего близкого.
Crossroads Hospice & Palliative Care предоставляет уход и поддержку пациентам с тяжелыми или неизлечимыми заболеваниями. Позвоните по телефону 1-888-564-3405, чтобы узнать больше о наших услугах.
Позвоните по телефону 1-888-564-3405, чтобы узнать больше о наших услугах.
Если эта информация оказалась вам полезной, поделитесь ею со своей сетью и сообществом. Авторские права © 2020 Crossroads Hospice & Palliative Care. Все права защищены.
Как поднять лежачего пациента с больничной койки?
| Ключевые выводы |
|---|
| ✅ Поднятие лежачего больного с больничной койки требует соответствующей подготовки, оборудования и помощи. |
| ✅ Пациент должен лежать на боку у края кровати, ноги согнуты, а верхняя часть туловища опирается на подушки. |
| ✅ Лицо, осуществляющее уход, должно использовать пояс для ходьбы или платформу для перемещения, чтобы помочь пациенту скользить или поворачиваться в инвалидном кресле или стуле. |
✅ Лицо, осуществляющее уход, должно использовать правильную механику тела и избегать скручивания, сгибания или подъема пациента. |
| ✅ Опекун должен общаться с пациентом и проверять наличие признаков боли, головокружения или дискомфорта во время транспортировки. |
Встать с больничной койки и, в конечном счете, с продленного постельного режима — сложная задача, требующая тщательного планирования и руководства со стороны медицинских работников. Способность подняться с больничной койки зависит от различных факторов, таких как состояние пациента, уровень подвижности, сила, выносливость и координация. Пациентам, которые были иммобилизованы в течение длительного периода времени, может быть трудно передвигаться или выполнять основные действия самостоятельно.
Однако пациенты могут восстановить мышечную силу и гибкость суставов с течением времени при надлежащей реабилитации и физиотерапии. Ниже рассматривается ряд основных стратегий, которые могут помочь пациентам безопасно встать с больничной койки и стать независимыми в процессе выздоровления.
Понимание причин постельного режима на больничной койке
Во многих случаях врачи назначают постельный режим как способ снижения физической активности, ускорения заживления тканей, уменьшения воспаления и предотвращения дальнейших осложнений.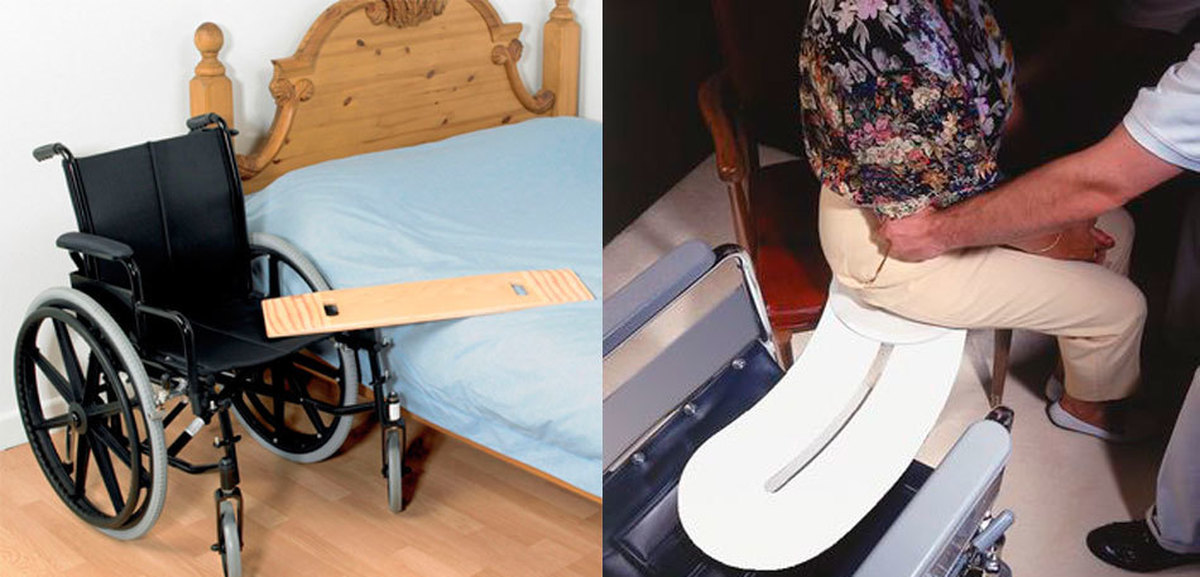 Травмы или болезни можно лечить постельным режимом, не оказывая дополнительного давления на пораженные участки. Кроме того, длительная неподвижность снижает риск образования тромбов в ногах. Пациентам, которым необходимо время для восстановления после хирургических процедур, также может быть полезен постельный режим.
Травмы или болезни можно лечить постельным режимом, не оказывая дополнительного давления на пораженные участки. Кроме того, длительная неподвижность снижает риск образования тромбов в ногах. Пациентам, которым необходимо время для восстановления после хирургических процедур, также может быть полезен постельный режим.
Длительный постельный режим может, однако, вызвать атрофию мышц, потерю костной массы, снижение сердечно-сосудистой функции и уменьшение емкости легких. Во время длительных периодов постельного режима медицинские работники обычно назначают упражнения или сеансы физиотерапии, которые поддерживают мышечную силу и подвижность. Эти вмешательства имеют решающее значение для предотвращения долгосрочных осложнений неподвижности.
Во время скуки или разочарования на больничной койке пациенты могут попытаться вылезти вопреки совету врача. Такие действия, хотя и понятные, могут быть опасными и ухудшать состояние пациента, подвергая его возможным травмам. Лица, осуществляющие уход, и медицинский персонал должны работать в тесном сотрудничестве друг с другом, чтобы обеспечить пациентам комфорт и безопасность во время отдыха в постели.
Понимание того, почему необходим постельный режим и какие шаги можно предпринять в это время, позволит людям точно оценить свое состояние, сохраняя по возможности безопасную подвижность. Пациенты должны тесно сотрудничать с медицинскими работниками на протяжении всего пути лечения; это сотрудничество обеспечит оптимальные результаты по мере продвижения к выздоровлению.
Оценка вашего состояния и подвижности вне больничной койки
Важным фактором в определении способности пациента самостоятельно передвигаться является его физическое состояние и подвижность.
Выявление основных заболеваний, которые могут повлиять на подвижность, является первым шагом в оценке общего состояния здоровья пациента. Когда человек понимает серьезность своего заболевания и то, как оно влияет на различные части тела, он может определить, насколько движение безопасно и уместно.
Подвижность пациента также оценивается на основе нескольких других факторов. Помимо возраста, веса и роста, мышечной силы, баланса и координации, необходимо учитывать и другие факторы.
Помимо возраста, веса и роста, мышечной силы, баланса и координации, необходимо учитывать и другие факторы.
Кроме того, психическое благополучие человека играет решающую роль в его способности самостоятельно передвигаться. Тревога или депрессия могут привести к ощущению слабости или неустойчивости.
Хирургические процедуры и длительный постельный режим после травмы или болезни также могут временно ограничивать подвижность. Вскоре после процедуры пациентам рекомендуется выполнять легкие упражнения, такие как растяжка или короткие прогулки.
Прежде чем пытаться подняться с больничной койки, необходимо оценить свое физическое состояние и подвижность. Вот пять причин почему:
- Слишком быстрое движение может привести к повторной травме.
- Болезненные движения могут привести к дальнейшим осложнениям.
- Ограничение движений приводит к ослаблению мышц.
- Потеря подвижности повышает вероятность падений.
- Игнорирование рекомендаций вашей медицинской бригады может замедлить ваше выздоровление.
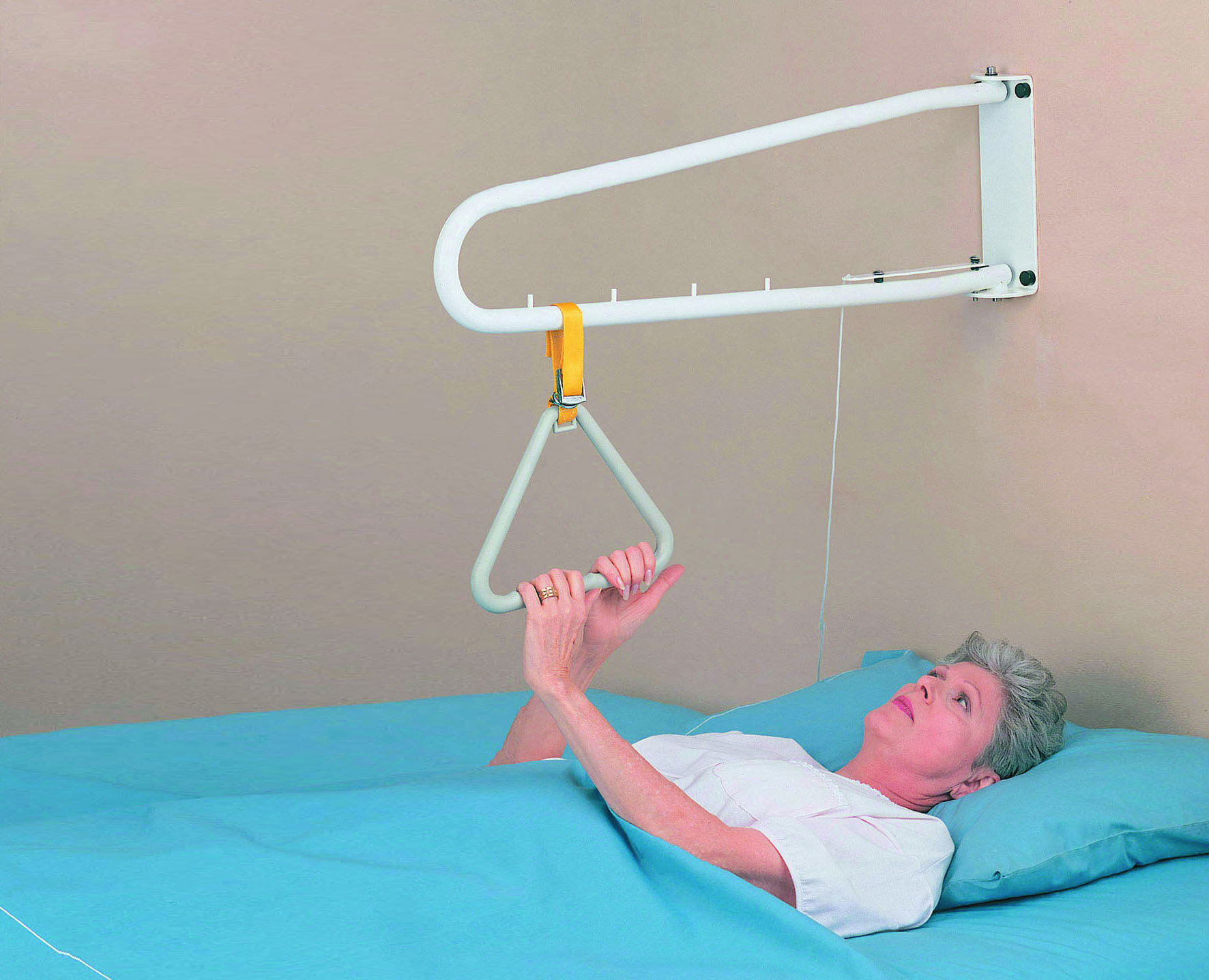
Вы всегда должны сообщать своему врачу или группе по уходу о том, какие действия вы хотели бы/должны делать дальше, прежде чем предпринимать какие-либо действия, противоречащие их инструкциям. Таким образом, все остаются на одной странице в отношении того плана лечения, который лучше всего подходит для вас, а также позволяют вносить любые необходимые корректировки.
Общение с лечащей бригадой на дому
Эффективное общение с поставщиками медицинских услуг имеет решающее значение для обеспечения оптимальных результатов лечения пациентов, поскольку исследования показывают, что пациенты, которые хорошо общаются со своей лечащей бригадой, достигают лучших результатов в отношении здоровья и более высокого уровня удовлетворенности их забота. Когда дело доходит до решения вопроса о том, может ли кто-то подняться с больничной койки, важное значение имеет эффективное общение между пациентом и поставщиком медицинских услуг. Пациенты должны выражать любые опасения или вопросы, которые у них есть относительно их мобильности, и просить разъяснений относительно любых инструкций, данных лечащей бригадой.
Чтобы облегчить общение, пациенты могут использовать различные методы, такие как активное слушание, задавание открытых вопросов и повторение информации для обеспечения понимания. Кроме того, пациенты должны информировать лечащую бригаду о любых изменениях состояния или уровня боли, которые могут повлиять на их способность безопасно передвигаться. Эта информация позволяет команде по уходу внести необходимые коррективы в план реабилитации.
Полезным инструментом для облегчения общения между пациентами и поставщиками медицинских услуг является таблица с описанием общих препятствий для мобильности и предложениями по их преодолению. Таблица может включать такие барьеры, как боль, страх падения, слабость или спутанность сознания. Предложения по преодолению этих барьеров могут включать в себя использование вспомогательных устройств, таких как ходунки или поручни, отработку безопасных методов перекладывания с кровати на стул или наоборот, регулярное выполнение физиотерапевтических упражнений и устранение основных заболеваний, способствующих слабости или спутанности сознания.
Эффективное общение между пациентами и поставщиками медицинских услуг имеет решающее значение, когда речь идет о решении проблем с мобильностью во время госпитализации. Используя такие методы, как активное слушание и предоставление четкой информации об изменениях в состоянии или уровне боли, пациенты могут совместно со своей командой по уходу разработать план реабилитации, учитывающий индивидуальные потребности и цели восстановления. В следующем разделе мы рассмотрим, как люди могут разработать эффективный план реабилитации, специально адаптированный к их уникальным потребностям.
Разработка плана реабилитации, чтобы меньше полагаться на
Больничные койки Разработка эффективного плана реабилитации имеет решающее значение для достижения пациентами их индивидуальных целей и решения проблем с подвижностью во время госпитализации. Например, пациенту, перенесшему операцию по замене тазобедренного сустава, необходимо восстановить силы, чтобы снова комфортно ходить.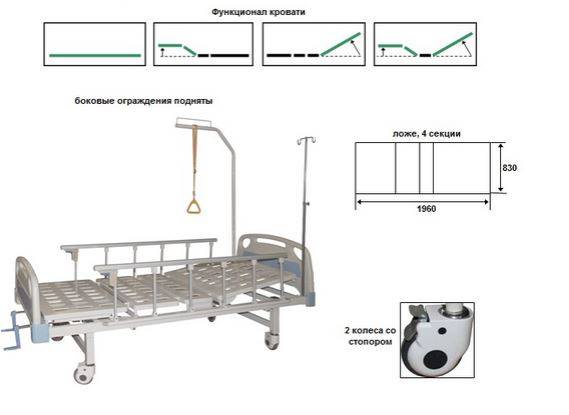
Эффективный план реабилитации должен включать следующее:
- Оценка текущего физического состояния и функциональных возможностей пациента.
- Постановка реалистичных целей при участии пациента и его лечащей команды.
- Разработка индивидуальной программы упражнений, включающей упражнения на растяжку, укрепление и выносливость.
- Регулярный мониторинг и корректировка программы в зависимости от достигнутого прогресса.
Постановка целей вместе с пациентом является одним из наиболее важных аспектов разработки успешного плана реабилитации. Это побуждает их участвовать в процессе восстановления. Команда по уходу также должна проводить регулярный обзор прогресса, достигнутого в достижении этих целей, с корректировками по мере необходимости. Активное участие в вашей программе реабилитации не только улучшит функциональные способности, но и будет способствовать вашему общему благополучию.
Индивидуальный план реабилитации может включать физиотерапевтические упражнения, помогающие пациентам восстановить силу, гибкость, равновесие и координацию после операции или болезни.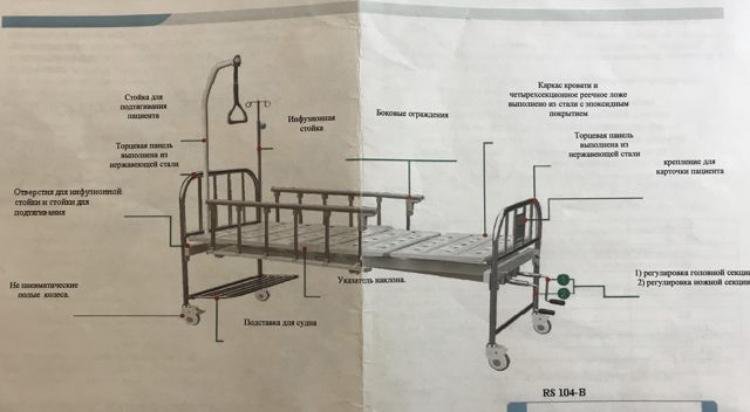 В физиотерапии упражнения выполняются под наблюдением, чтобы воздействовать на определенные группы мышц, а также принимать во внимание ограничения и боль пациента.
В физиотерапии упражнения выполняются под наблюдением, чтобы воздействовать на определенные группы мышц, а также принимать во внимание ограничения и боль пациента.
Эти упражнения могут включать в себя упражнения на увеличение диапазона движений, силовые тренировки с использованием отягощений или эспандеров, тренировку баланса с использованием специального оборудования, такого как стабилизирующие мячи или подушечки из пеноматериала, а также тренировку сердечно-сосудистой системы с помощью таких упражнений, как ходьба или езда на велосипеде.
Во время госпитализации многим пациентам трудно перейти от постельного режима к полной подвижности. Тем не менее, у тех, кто хочет выйти из больничной койки с новыми силами и уверенностью, есть надежда, если будет разработан эффективный план реабилитации, включающий персонализированные программы упражнений, направленные на достижение поставленных целей, при этом поддерживая пациентов на протяжении всего пути выздоровления.
Включение физиотерапевтических упражнений
Во время госпитализации физиотерапия может улучшить функциональные способности, подвижность и общее самочувствие пациентов за счет включения целевых упражнений. В рамках лечебной физкультуры у пациента улучшается диапазон движений, мышечная сила, равновесие, координация и выносливость. Персонализированные упражнения разработаны для пациентов с учетом их истории болезни, текущего состояния и целей восстановления. Врачи и медсестры тесно сотрудничают с физиотерапевтами, чтобы контролировать и корректировать режимы упражнений по мере необходимости.
В рамках лечебной физкультуры у пациента улучшается диапазон движений, мышечная сила, равновесие, координация и выносливость. Персонализированные упражнения разработаны для пациентов с учетом их истории болезни, текущего состояния и целей восстановления. Врачи и медсестры тесно сотрудничают с физиотерапевтами, чтобы контролировать и корректировать режимы упражнений по мере необходимости.
Некоторые из наиболее распространенных физиотерапевтических упражнений, которые могут быть включены в программу реабилитации, показаны в следующей таблице: ПЗУ) Упражнения
Физиотерапевтические упражнения не только помогают пациентам восстановиться после травм или операций, но и помогают предотвратить будущие осложнения, такие как образование тромбов или пролежней. В дополнение к этим преимуществам физиотерапия также может оказать положительное влияние на психическое здоровье, снижая уровень стресса и улучшая настроение. Пациенты, которые регулярно занимаются физической активностью с помощью физиотерапии, часто сообщают, что чувствуют себя более уверенными в себе на протяжении всего пути выздоровления.
В дополнение к этим преимуществам физиотерапия также может оказать положительное влияние на психическое здоровье, снижая уровень стресса и улучшая настроение. Пациенты, которые регулярно занимаются физической активностью с помощью физиотерапии, часто сообщают, что чувствуют себя более уверенными в себе на протяжении всего пути выздоровления.
Дополнение физиотерапевтических упражнений вспомогательными устройствами и оборудованием является важной частью комплексной программы реабилитации. Включение обоих элементов в план лечения может обеспечить выписку пациентов из больницы с максимальной функциональной независимостью. Например, инвалидное кресло или ходунки позволяют пациентам продолжать заниматься спортом, сводя к минимуму боль или дискомфорт. В результате качество жизни пациента может быть значительно улучшено с помощью индивидуального плана реабилитации, включающего целенаправленные физиотерапевтические упражнения и вспомогательные устройства.
Использование вспомогательных устройств и оборудования, такого как
Домашняя больничная койка Ранее мы обсуждали важность включения физиотерапевтических упражнений в план восстановления пациента. Хотя эти упражнения имеют решающее значение для развития силы и подвижности, некоторым пациентам их может быть недостаточно, чтобы самостоятельно встать с больничной койки. Здесь на помощь приходят вспомогательные устройства и оборудование.
Хотя эти упражнения имеют решающее значение для развития силы и подвижности, некоторым пациентам их может быть недостаточно, чтобы самостоятельно встать с больничной койки. Здесь на помощь приходят вспомогательные устройства и оборудование.
Вспомогательные устройства и оборудование могут помочь пациентам выполнять движения, которые в противном случае были бы слишком трудными или болезненными. Например, пациенту, перенесшему операцию на бедре, могут понадобиться ходунки или костыли, чтобы избежать нагрузки на заживающий сустав. Другие примеры вспомогательных устройств включают поручни, скамейки для переноски и приподнятые сиденья для унитазов.
Важно отметить, что, несмотря на то, что эти инструменты могут быть невероятно полезными для обеспечения мобильности пациентов, их следует использовать только под руководством медицинского работника. Эрготерапевт или физиотерапевт может оценить потребности пациента и порекомендовать соответствующие вспомогательные устройства, такие как роскошная домашняя больничная койка, исходя из их индивидуальных обстоятельств.
Вспомогательные устройства не только облегчают передвижение пациентов, но и повышают безопасность, снижая риск падений или других травм при использовании сертифицированной домашней больничной койки. Используя эти инструменты по указанию медицинских работников, пациенты могут играть активную роль в собственном процессе выздоровления.
По мере того, как пациенты привыкают к вспомогательным устройствам и оборудованию, они могут начать сосредотачиваться на развитии силы и выносливости с помощью дополнительных упражнений и упражнений. В следующем разделе мы рассмотрим, как этот переход может произойти без проблем при правильной системе поддержки.
Развитие силы и выносливости для снижения зависимости от оборудования
Повышение силы и выносливости является важнейшим компонентом процесса выздоровления, и в этом разделе содержится ценная информация о том, как пациенты могут достичь этих целей при соответствующей поддержке и руководстве. Развитие силы и выносливости помогает пациентам восстановить подвижность, независимость и качество жизни. Важно отметить, что у каждого пациента есть уникальные потребности, сильные стороны и ограничения, которые необходимо учитывать при создании индивидуальной программы упражнений.
Важно отметить, что у каждого пациента есть уникальные потребности, сильные стороны и ограничения, которые необходимо учитывать при создании индивидуальной программы упражнений.
Первый шаг к развитию силы и выносливости — постановка реалистичных целей. Пациенты должны тесно сотрудничать со своими лечащими врачами, чтобы определить, какие упражнения безопасны для них, исходя из их истории болезни, текущего состояния, возраста, веса и т. д.
Программа упражнений должна включать различные виды деятельности, такие как упражнения на растяжку для гибкость; силовые тренировки с использованием гантелей или лент для наращивания мышечной массы; аэробные упражнения, такие как ходьба или езда на велосипеде, для улучшения сердечно-сосудистой системы; тренировка баланса для предотвращения падений; и функциональные упражнения, имитирующие повседневные действия, такие как вставание с кровати или вставание со стула.
Важно, чтобы пациенты не переусердствовали, начиная программу упражнений, так как это может привести к травмам или отставанию в их восстановлении. Постепенное увеличение продолжительности, частоты, интенсивности упражнений поможет развить выносливость, не вызывая чрезмерной нагрузки на организм. Пациенты также должны внимательно прислушиваться к сигналам своего тела во время упражнений — если они испытывают боль или дискомфорт во время упражнений, они должны немедленно прекратить.
Постепенное увеличение продолжительности, частоты, интенсивности упражнений поможет развить выносливость, не вызывая чрезмерной нагрузки на организм. Пациенты также должны внимательно прислушиваться к сигналам своего тела во время упражнений — если они испытывают боль или дискомфорт во время упражнений, они должны немедленно прекратить.
Таким образом, развитие силы и выносливости требует терпения, самоотверженности и руководства со стороны медицинских работников. Ставя перед собой реалистичные цели, адаптированные к уникальным потребностям и способностям каждого пациента, пациенты могут безопасно улучшить свою подвижность, снизив при этом риск падений или травм. Практика безопасных перемещений и перемещений является ключом к успеху в достижении этих целей.
Практика безопасных перемещений и движений
Обсудив важность развития силы и выносливости в предыдущей подтеме, мы теперь сосредоточимся на безопасных перемещениях и движениях.
Когда пациенты начинают восстанавливать свои силы, очень важно, чтобы они научились безопасно двигаться, не рискуя получить новые травмы или неудачи.
Техники безопасного перемещения включают в себя обучение тому, как правильно садиться, вставать и ходить с помощью опекуна или физиотерапевта. Эти методы не только помогают обеспечить безопасность, но и помогают укрепить уверенность и независимость пациента. Кроме того, правильная механика тела во время движения может предотвратить нагрузку на мышцы и суставы.
Важно, чтобы пациенты знали о своих ограничениях и сообщали о любом дискомфорте или боли во время движений. Физиотерапевты могут предоставить рекомендации по упражнениям, нацеленным на определенные группы мышц, необходимые для подвижности, при этом следя за тем, чтобы пациенты не перенапрягались.
Таким образом, практика безопасного перемещения и перемещения имеет решающее значение для людей, выздоравливающих после болезни или травмы. Это помогает свести к минимуму риск дальнейших осложнений, способствуя независимости и уверенности в себе. Тесно сотрудничая с физиотерапевтами и лицами, осуществляющими уход, пациенты могут постепенно улучшать свою подвижность, не забывая при этом о своих ограничениях.
Двигаясь вперед, давайте изучим способы отслеживания прогресса и соответствующим образом скорректируем наш план по мере того, как мы продолжаем путь к выздоровлению.
Мониторинг вашего прогресса и корректировка вашего плана
В этом разделе рассматривается важность мониторинга прогресса и корректировки планов для оптимизации результатов выздоровления пациентов. Когда пациента госпитализируют, медицинская бригада составляет индивидуальный план лечения, в котором излагаются конкретные цели и мероприятия. Однако важно осознавать, что состояние пациента может быстро измениться, что может потребовать внесения изменений в план лечения.
Когда пациента госпитализируют, медицинская бригада составляет индивидуальный план лечения, в котором излагаются конкретные цели и мероприятия. Однако важно осознавать, что состояние пациента может быстро измениться, что может потребовать внесения изменений в план лечения.
Мониторинг прогресса включает в себя регулярную оценку физического и психического состояния пациента, оценку его реакции на вмешательства и соответствующее изменение плана. Медицинская команда использует различные инструменты для отслеживания прогресса и внесения необходимых корректировок. Например, они могут использовать жизненно важные показатели, такие как артериальное давление, частота сердечных сокращений или уровень насыщения кислородом, в качестве объективных показателей состояния здоровья пациента. Они также могут использовать субъективные оценки, такие как шкалы боли или анкеты, чтобы оценить самочувствие пациента. Эти инструменты помогают определить любые области, в которых текущий план ухода неэффективен или нуждается в изменении.
Внесение соответствующих изменений в план ухода может привести к улучшению результатов выздоровления пациентов. Например, если пациент не прогрессирует, как ожидалось, в достижении своих целей независимости (например, не может подняться с кровати), может потребоваться скорректировать его программу реабилитации или режим приема лекарств. Постоянно отслеживая прогресс и внося коррективы при необходимости, пациенты имеют больше шансов на достижение оптимальных результатов восстановления.
Переход от госпитализации к повседневной жизни требует тщательного планирования и поддержки со стороны медицинских работников. В следующем разделе будут обсуждаться стратегии достижения независимости и целей выписки при сохранении оптимальных результатов для здоровья пациентов.
Достижение независимости и целей при выписке
Текущий раздел посвящен стратегиям и вмешательствам, которые медицинские работники могут применять, чтобы помочь пациентам в достижении их независимости и целей при выписке, сохраняя при этом оптимальные результаты для здоровья. Достижение независимости является важнейшим аспектом ухода за пациентами, поскольку позволяет пациентам восстановить контроль над своей жизнью и способствует развитию чувства самоэффективности. Медицинские работники играют важную роль в оказании помощи пациентам в достижении этой цели, предоставляя им необходимые ресурсы, поддержку и образование.
Достижение независимости является важнейшим аспектом ухода за пациентами, поскольку позволяет пациентам восстановить контроль над своей жизнью и способствует развитию чувства самоэффективности. Медицинские работники играют важную роль в оказании помощи пациентам в достижении этой цели, предоставляя им необходимые ресурсы, поддержку и образование.
Использование ранней мобилизации в качестве стратегии поощрения самостоятельности пациентов — это один из способов, которым медицинские работники могут помочь пациентам. Пациенты, которые восстанавливаются после операции или болезни, должны быть мобилизованы как можно скорее. Было показано, что такой подход снижает риск осложнений, таких как пневмония, тромбы и мышечная слабость. Более быстрое восстановление также может быть достигнуто при ранней мобилизации, которая помогает пациентам быстрее восстановить силу и подвижность.
Еще одним вмешательством, которое могут использовать медицинские работники, является обучение пациентов. Информирование пациентов об их состоянии, вариантах лечения и методах ухода за собой дает им возможность играть активную роль в процессе выздоровления. Лучше понимая свое состояние, пациенты с большей вероятностью соблюдают планы лечения и вносят изменения в образ жизни, которые способствуют оптимальным результатам для здоровья. Обучение пациентов также помогает снизить уровень беспокойства и стресса, предоставляя им знания, необходимые для эффективного управления симптомами.
Информирование пациентов об их состоянии, вариантах лечения и методах ухода за собой дает им возможность играть активную роль в процессе выздоровления. Лучше понимая свое состояние, пациенты с большей вероятностью соблюдают планы лечения и вносят изменения в образ жизни, которые способствуют оптимальным результатам для здоровья. Обучение пациентов также помогает снизить уровень беспокойства и стресса, предоставляя им знания, необходимые для эффективного управления симптомами.
Составление независимого плана ухода требует сотрудничества между медицинскими работниками и самими пациентами. Используя такие стратегии, как ранняя мобилизация и обучение пациентов, поставщики медицинских услуг могут помочь пациентам достичь целей выписки и обеспечить оптимальное здоровье. Сокращая продолжительность пребывания в больнице и частоту повторных госпитализаций, эти вмешательства приносят пользу не только отдельным лицам, но и системе здравоохранения в целом. И человек, и общество выиграют от предоставления людям знаний о состоянии их здоровья.
И человек, и общество выиграют от предоставления людям знаний о состоянии их здоровья.
В заключение можно сказать, что Вытащить лежачего пациента с больничной койки возможно при правильном плане реабилитации и поддержке со стороны его лечащей команды. Постельный режим может быть необходим при определенных заболеваниях или после операции, но длительная неподвижность может привести к мышечной слабости, тугоподвижности суставов и другим осложнениям. Прежде чем приступать к какой-либо физической активности, важно оценить свое состояние и подвижность, открыто сообщить лечащей команде о своих целях и ограничениях и следовать структурированному плану реабилитации, включающему физиотерапевтические упражнения.
Краткая информация
- Электрические кровати: полностью регулируются нажатием кнопки, идеальны для комфорта и предотвращения пролежней.
- Полуэлектрические кровати: ручная и моторизованная регулировка, полезная при отключении электроэнергии и экономичная.

- Кровати с ручным управлением: Базовые модели обеспечивают необходимый комфорт и безопасность.
- Низкие кровати: Разработаны для безопасности пациентов, идеальны для тех, кто рискует упасть с кровати.
- Кровати Hi-Low: Электронная регулировка высоты кровати, подходит для различных нужд.
- Специализированные кровати: включает кровати Clinitron, флюидизированные и бариатрические кровати, предназначенные для особых состояний, таких как пролежни или ожирение.
Часто задаваемые вопросы о сокращении времени пребывания в больничной койке
Каковы соображения безопасности при перемещении лежачего больного с больничной койки?
Безопасность имеет первостепенное значение при перемещении лежачего больного. Важно говорить четко, двигаться медленно и осторожно, обеспечивать комфорт пациента и использовать надлежащие методы или оборудование для подъема груза, чтобы предотвратить травмы как пациента, так и лица, осуществляющего уход.
Каков общий порядок перемещения лежачего больного с больничной койки?
Как правило, пациента следует осторожно перевернуть на бок, помочь принять сидячее положение, свесив ноги с края кровати, а затем помочь ему встать или пересесть в инвалидное кресло при поддержке лица, осуществляющего уход, или с помощью устройства для перемещения.
Как подготовить лежачего больного к движению?
Во-первых, четко сообщите о том, что произойдет, чтобы успокоить пациента. Убедитесь, что кровать находится на безопасной для движения высоте, ноги пациента могут касаться пола, а колеса кровати заблокированы. Уберите все препятствия на пути.
Какое оборудование может помочь в перемещении лежачего больного?
Оборудование, такое как слайд-листы, доски для переноски, подъемники для пациентов и транспортировочные ремни, может помочь безопасно переместить прикованного к постели пациента. Выбор оборудования зависит от физического состояния пациента, а также подготовки и силы лица, осуществляющего уход.
Когда следует использовать подъемник для пациентов?
Подъемник для пациентов следует использовать, когда пациент не может нести вес или помогать при его перемещении, или когда лицо, осуществляющее уход, не может безопасно переместить пациента без посторонней помощи. Всегда следуйте рекомендациям производителя по использованию подъемников для пациентов.
Как лист слайдов помогает при перемещении пациента?
Слайд-лист уменьшает трение, позволяя легко перемещать или менять положение пациента в постели с минимальными физическими усилиями. Для обеспечения безопасности и комфорта им должны пользоваться обученные люди.
Может ли один человек, осуществляющий уход, поднять лежачего больного с больничной койки?
В зависимости от размера, состояния и подвижности пациента один человек может переместить прикованного к постели пациента. Однако для более тяжелых пациентов или пациентов с серьезными ограничениями подвижности может потребоваться более одного лица, осуществляющего уход, или использование вспомогательного оборудования.
